Artritis Reumatoide y Artritis Psoriásica
La artritis reumatoide (AR) y la artritis psoriásica (APs) son dos enfermedades inflamatorias con afectación de las articulaciones. Ambas se caracterizan por el dolor y la inflamación de las articulaciones y se acompañan de manifestaciones sistémicas, es decir, que afectan a todo el organismo. La diferenciación entre una y otra a menudo es complicada.
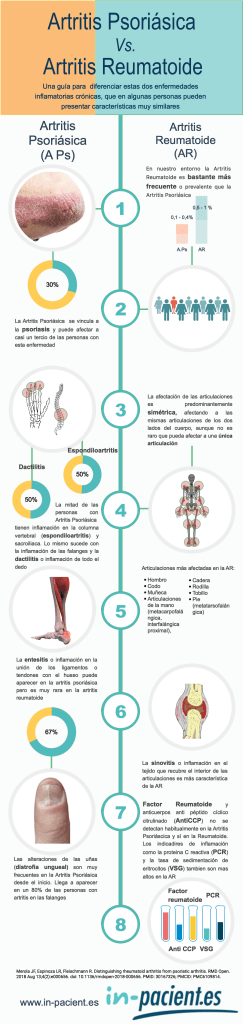
En las líneas que siguen resumimos algunos de los aspectos más relevantes que pueden distinguir las dos enfermedades. Un diferencia fundamental es que la Artritis Psoriásica suele aparecer tras el diagnóstico de psoriasis cutánea en hasta el 85% de las ocasiones y, típicamente, lo hace 10 años después del mismo. En el caso de la Artritis Reumatoide, las manifestaciones articulares son las que con mayor frecuencia inician el proceso de búsqueda del diagnóstico.
Tanto la artritis reumatoide como la psoriásica se deben a la aparición de respuestas autoinmunes inflamatorias, sin que esté de todo claro el mecanismo de origen de las mismas. Ambos procesos se caracterizan por la aparición de moléculas proinflamatorias que desencadenan procesos inflamatorios crónicos.
Epidemiología
La Artritis Reumatoide es más común que la artritis psoriásica. Dependiendo del país y del estudio, la artritis reumatoide afecta a entre un 0,5% y un 1% de la población adulta, mientras que la prevalencia de la Artritis psoriásica en los países occidentales se estima entre el 0,1% y el 0,4%. La variabilidad en la prevalencia sugiere que los factores genéticos y ambientales pueden tener un peso importante sobre el riesgo de la enfermedad.
Afectación articular
La afectación articular es predominantemente simétrica en la AR y a menudo, pero no siempre, asimétrica en la APs. Tanto en la AR como en la APs, la mayoría de las personas presentan poliartritis (más de 5 articulaciones afectadas). La enfermedad monoarticular o de una sola articulación es menos frecuente en la APs; sin embargo, entre el 5% y el 10% de los pacientes pueden presentar una afectación articular aislada. En la APs, el pronóstico empeora y la simetría de la afectación articular tiende a aumentar a medida que aumenta el número de articulaciones afectadas.
Normalmente, la AR afecta a las articulaciones del hombro, codo, muñeca, metacarpofalángicas, interfalángicas proximales, cadera, rodilla, tobillo y metatarsofalángicas. En la APs, suelen verse afectadas las articulaciones interfalángicas distales de manos y pies, las grandes articulaciones de las extremidades inferiores, la columna axial y las articulaciones sacroilíacas; también pueden verse afectadas las articulaciones metacarpofalángicas y metatarsofalángicas y la muñeca.
La APs, más que la AR, se incluye en el espectro de las espondiloartritis, ya que la APs puede afectar al esqueleto axial (por ejemplo, articulaciones sacroilíacas y columna vertebral). Se estima que hasta el 50% de los pacientes con APs presentan inflamación en el esqueleto axial; la afectación axial puede ser una característica diferencial de la APs, ya que no está presente en la AR, salvo en la afectación de la columna cervical, que se ha descrito en hasta el 80% de los pacientes con AR.
Otras manifestaciones
La entesitis (inflamación de las entesis en los lugares donde los ligamentos o tendones se insertan en el hueso) se produce en el 35% de los pacientes con APs, pero es poco frecuente en los pacientes con AR, su presencia puede ser especialmente valiosa para diferenciar la APs de la AR. Las localizaciones más frecuentes de entesitis en pacientes con APs son los puntos de inserción de la fascia plantar, el tendón de Aquiles y las inserciones ligamentosas de la rodilla.
La dactilitis (inflamación de todo un dedo) es una manifestación frecuente de la APs que afecta hasta al 50% de los pacientes, en comparación con aproximadamente el 5% de los pacientes con AR. La dactilitis también puede aparecer en pacientes con otras formas de espondiloartritis, como la espondilitis anquilosante y la artritis reactiva, y ocasionalmente en la gota y la sarcoidosis.
Las alteraciones de las uñas o distrofia ungueal, son una importante manifestación clínica de la APs. En un estudio prospectivo que caracterizaba la presentación clínica de la APs temprana, el 67% de los pacientes tenían distrofia ungueal; la incidencia era mayor (80%) en pacientes con afectación de la articulación interfalángica distal.
Analítica
Los pacientes con APs suelen tener resultados seronegativos para el factor reumatoide (FR) y los anticuerpos contra el péptido cíclico citrulinado (PCC), mientras que aproximadamente el 80% de los pacientes con AR tienen resultados positivos para los anticuerpos contra el FR y el PCC.
La proteína C reactiva (PCR) y la velocidad de sedimentación globular (VSG) son marcadores de la respuesta inflamatoria de fase aguda en pacientes con AR y APs, pero más en pacientes con AR.